A insulina é um hormônio proteico
sintetizado pelas células beta do pâncreas. Quando secretada no sangue, circula
quase que inteiramente em forma livre, com meia-vida média de 6 minutos. A
porção da insulina que não se liga aos receptores na célula-alvo é degradada
pela enzima insulinase principalmente no fígado, em menor extensão nos rins e
no músculo.
O receptor de insulina na membrana da célula tem duas subunidades
alfa que ficam no exterior da célula e duas betas que ficam na parte interior.
Quando a insulina liga-se nas subunidades alfa, as subunidades beta se
autofosforilam, tornando-as ativa, causando uma série de sinalizações
enzimáticas dentro da célula. Logo após a fixação da insulina em seu
receptor, a célula do músculo e as células adiposas tornam-se altamente
permeável a glicose, através do receptor GLUT4. No interior da
célula, a glicose é fosforilada e torna-se um substrato para as funções
metabólicas. A membrana também se torna permeável aos aminoácidos, íons de
potássio e íons fosfato.

Durante o repouso a membrana da célula é ligeiramente permeável à
glicose, por isso o tecido muscular não depende de glicose no repouso, e sim
dos ácidos graxos. A célula torna-se, então, permeável à glicose, após a
refeição ou durante o exercício moderado ou pesado. Após as refeições o
pâncreas secreta insulina, mas durante o exercício a célula torna-se permeável
à glicose, independente da insulina.
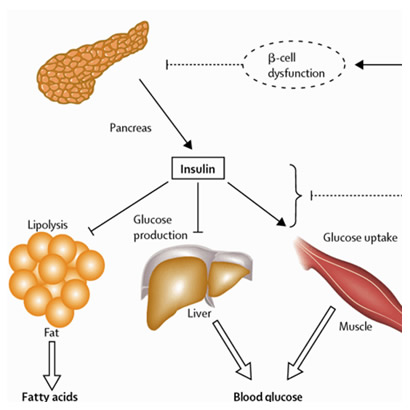
Mecanismos
Entre as refeições, quando a comida não está disponível, a
concentração sanguínea de glicose começa a cair e o glicogênio hepático é
transformado em glicose para que as concentrações de glicose no sangue não
caiam para níveis baixos demais. Por outro lado, após as refeições a insulina
facilita o transporte de glicose para o fígado e para os músculos, formando
glicogênio muscular, que pode ser mais tarde usado pelo músculo. No fígado a
insulina inativa a fosforilase hepática (que causa a quebra do glicogênio
hepático) e aumenta a atividade da enzima glicoquinase, que faz a fosforilação
inicial da glicose. Uma vez fosforilada, a glicose é aprisionada nas células.
Quando a quantidade de glicose que entra nas células do fígado é
superior àquela que pode ser armazenada como glicogênio ou ser usada para o
metabolismo local do hepatócito, a insulina promove a conversão de todo o
excesso de glicose a ácidos graxos.
Nenhum comentário:
Postar um comentário